Özet
Tüm gastrointestinal sistemde izlenen neoplazmların %2'sinden azı ince barsaklarda ortaya çıkmaktadır1. Ancak tüm gastrointestinal sistem lenfomalarının %35-40 kadarı ince barsaklarda görülür2,3. İnce barsak lenfomalarında noninvaziv bir tetkik olan ucuz ve her yerde kolaylıkla bulunabilen konvansiyonel baryumlu tetkikler deneyimli ellerde başarılı bir ilk görüntüleme yöntemi olabilmektedir.
Giriş
Nadir izlenen ince barsak malignitelerinin önemli bir kısmını lenfomalar oluşturmaktadır. İnce barsak lenfomaları (İBL) primer veya sekonder olabilirler. Çölyak hastalığı, Sjögren Sendromu gibi durumlarda primer
İBL'nin görülme sıklığı artmaktadır. Ucuz olan ve her yerde kolaylıkla bulunabilen konvansiyonel baryumlu pasaj tetkikleri, deneyimli ellerde ince barsak lenfomaları için tanısal bir yöntem olabilmektedir.
Olgu Sunusu

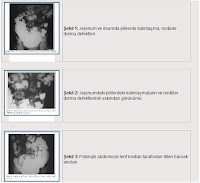 Bize başvuran 29 yaşındaki erkek hastaya boğaz ağrısı sebebiyle gittiği bir merkezde hipotiroidi tanısıyla tiroksin başlanmıştı. Daha sonra diaresi gelişen hasta aradan geçen 6 ay içerisinde içinde 20kg. kaybetmişti. Bu tarihte ilacı kesince ishalinin de geçtiğini, ancak yemek yemekle midesinin ağrıdığını tariflemesi üzerine aynı merkezde yapılan gastroskopide belirgin patoloji saptanmamış ancak alınan ince barsak biopsisi sonucunda gluten enteropatisi tanısı konmuş ve glutensiz diyet başlanmıştı. Gluten enteropatisi teşhisi konulduktan yaklaşık 10 gün sonra hastanemize başvuran hastanın rutin biyokimyası ve hemogramı normal sınırlar içerisindeydi. Antigliadin ve Endomisyum Ig A antikorları normaldi.
Bize başvuran 29 yaşındaki erkek hastaya boğaz ağrısı sebebiyle gittiği bir merkezde hipotiroidi tanısıyla tiroksin başlanmıştı. Daha sonra diaresi gelişen hasta aradan geçen 6 ay içerisinde içinde 20kg. kaybetmişti. Bu tarihte ilacı kesince ishalinin de geçtiğini, ancak yemek yemekle midesinin ağrıdığını tariflemesi üzerine aynı merkezde yapılan gastroskopide belirgin patoloji saptanmamış ancak alınan ince barsak biopsisi sonucunda gluten enteropatisi tanısı konmuş ve glutensiz diyet başlanmıştı. Gluten enteropatisi teşhisi konulduktan yaklaşık 10 gün sonra hastanemize başvuran hastanın rutin biyokimyası ve hemogramı normal sınırlar içerisindeydi. Antigliadin ve Endomisyum Ig A antikorları normaldi. Karın ağrısı ve ishal dışında şikayeti bulunmayan hastanın özgeçmişinde ve soygeçmişinde bir özellik yoktu. Fizik muayenesinde göbek altı seviyesinde hafif bir sertlik vardı. Yapılan endoskopide duodenum 2. kıta ödemliydi ve duodenum biyopsisinde nonspesifik düodenit saptandı. Daha sonra departmanımızda ince barsak pasaj grafisi çekildi. Yaptığımız tetkik ile ince barsaklarda yer yer hafif dilatasyon, pililerde düzensiz nodüler kalınlaşmalar, sol üst kadranda proksimal jejenuma uyan kesimde barsak segmentlerinde düzensiz dolma defektleri, pili kaybı ve kontur düzensizliği izledik (Şekil 1, 2, 3). Bu bulgularla lenfoma olabileceğini düşündüğümüz hastaya abdomen ve toraks bilgisayarlı tomograsi (BT) çektik. Toraks BT'de özellik bulunmayan hastamızın abdomen BT'sinde paraaortik, aortokaval ve mezentrik mesafede konglomere multipl lenf nodlarının yanı sıra ince barsak duvarlarında splenik flexura, inen kolon ve rektumda yer yer nodüler tarzda olmak üzere diffüz duvar kalınlaşmaları saptadık (Şekil 4, 5). Bu aşamadan sonra abdominal lenf düğümlerinden yapılan ince iğne aspirasyon biyopsisi ve multipl ince ve kalın barsak biyopsileri sonucunda hasta düşük greygli B hücreli Non-Hodgkin Lenfoma (NHL) tanısı aldı.
Tartışma
İnce barsaklar tüm gastrointestinal sistemin %75'inden fazlasını, mukozal yüzeyinin ise %90'dan fazlasını oluşturmasına rağmen tüm GİS malignitelerinin %2'den daha azı ince barsaklarda görülmektedir2,4. Ancak tüm gastrointestinal sistemde izlenen lenfomaların %35-40 kadarı ince barsaklarda ortaya çıkmaktadır2,3. İntestinal obstrüksiyon, anemi, akut gastrointestinal kanama, diare, kilo kaybı ile ortaya çıkabilen ince barsak lenfoması lenfoid dokunun fazla olduğu yerlerde sık görülmektedir3. Bu nedenle en sık ileumda iken duodeumda oldukça nadirdir5.
Predominant olarak ince barsakların tutulduğu veya ilk olarak ince barsak hastalığına bağlı semptomlarla ortaya çıkan durumlarda primer lenfomadan bahsedilir. Başka yerdeki bir lenfomanın komşuluk, hematojen, lenfojen yol ile ince barsakları tuttuğu durumlar ise sekonder lenfoma olarak tanımlanmaktadır6. Büyük çoğunluğu NHL olan primer lenfomaların prognozu sekonder olanlardan daha iyidir6.
Erişkin Çölyak Hastalığı, nontropikal supru, kronik steatore, Sjögren Sendromu gibi bazı hastalıklarda primer lenfomanın görülme sıklığı artmaktadır3,5.
Çölyak Hastalığı; glutene duyarlı kronik bir enteropatidir. Çölyak Hastalığı'nın başlama yaşı çocukluk dönemine ya da adölesan döneme denk düşebilmekle beraber erişkin dönemde başlaması rölatif olarak biraz daha sıktır. Bununla birlikte olguların %20'si 60 yaşından sonra tanı almaktadırlar7,8.
Çölyak Hastalığı, günümüzde sadece sindirim sistemi ile ilgili değişiklikten ziyade protein metaboliması ile ilgili sistemik bir bozukluk olarak kabul edilmektedir. Tanıda dokutransglutaminidaz- 2 (tTG2), anti-gliadin IgA ve anti-endomisyal antikor seviyeleri yol gösterici olabilmekle birlikte tanıda altın standart yöntem uygulamada bazı sınırlamalara sahip olmakla birlikte duodenum biyopsisidir8.
Çölyak Hastalığı olan hastalarda abdominal ağrı, gaz, şişkinlik, diare gibi gastrointestinal semptomların yanı sıra, anemi, osteoporoz, hipotiroidi, hiperparatroidi, peripheral nöropati, ataksi, epilepsi, stomatit, dermatitis herpetiformis, dirençli transaminaz yüksekliği, infertilite gibi ekstraintestinal semptomlar görülebilmektedir9,10. Bizim hastamızda da hipotiroidi ilk ortaya çıkan semptomdu.
Klinik formu hafif veya ağır olabilen Çölyak Hastalığı, başta NHL olmak üzere ince barsak adenokarsinomu, farinks ve özefagus adenokarsinomu gibi bazı malignensilerle ilişkilidir. Özellikle üst GİS yerleşimli yüksek greydli T hücreli NHL ile Çölyak Hastalığı'nın birlikteliği tipiktir. Lenfoma tanısı alan Çölyak olguları önceden bir Çölyak Hastalığı öyküsüne sahip olabilecekleri gibi eşzamanlı olarak Çölyak Hastalığı tanısı da alabilirler. Bahsi geçen ikinci olasılık yani hastanın eşzamanlı olarak Çölyak Hastalığı ve lenfoma tanısı alması çok daha az rastlanılan bir durumdur9,11.
Çölyak Hastalığı tanısı alan hastalarda glutensiz diyete başlanması hayati önem taşıyan bir konudur. Glutensiz diyetle beslenen hastalarda sadece hastaların hayat kaliteleri artmakla kalmaz aynı zamanda uzun dönemde Çölyak Hastalığı'na bağlı olarak ortaya çıkabilecek komplikasyonların gelişme riski de önemli ölçüde azalır12. Beş yıldan uzun süredir glutensiz diyetle beslenen Çölyak hastalarında malignite gelişme riski genel populasyondan yüksek değildir. Ancak diyete uymayanlarda malignite gelişme riski oldukça artar. Glutensiz diyet uygulayan Çölyak hastalarının tedaviye cevapları semptomlarındaki düzelmeyle, immunolojik markerlardaki negatifleşmeyle ve ince barsak histolojisindeki iyileşmeyle değerlendirilebilir. Bu sayılan ölçütlerden en önemlisi ince barsak histolojisindeki iyileşmedir13.
Çölyak Hastalığı ile ince barsak lenfomasının semptomları, histolojik lezyonları benzer olduğundan Çölyak Hastalığı ile ilişkili lenfomanın tanısı genelde güçtür. 40 yaş üzerinde olan ve Çölyak hastası olduğu bilinen hastalarda:, kilo kaybı , malabsorbsiyon, abdominal ağrı gibi Çölyak Hastalığı bulgularında kötüleşme görüldüğünde malignensiden şüphelenilmelidir14.
İnce barsak hastalıklarının tanısında tek-çift kontrastlı baryumlu pasaj tetkikleri, enteroklizis, MR enteroklizis, BT enteroklizis ve kesitsel görüntüleme yöntemleri kullanılmaktadır. Ancak sindirim borusunun temel inceleme yöntemi baryumlu röntgen çalışmalarıdır. Kesit görüntü yöntemleri tamamlayıcı konumdadır15. İnce barsak pasaj tetkiklerinde yeterli gastrointestinal distansiyon ve kontrast maddenin mukozal yüzeyi yeterli sıvaması sağlandığında barsak duvarında kontur deformiteleri ve mukozal anormallikler ile küçük bile olsalar lezyonların tespiti ve makroskopik karakterizasyonu yapılabilmektedir. Noninvaziv olan, ucuz ve her yerde kolaylıkla bulunabilen konvansiyonel baryumlu tetkikler deneyimli ellerde başarılı bir ilk görüntüleme yöntemi olabilmektedir2. Bizim olgumuzda ince barsaklar tek kontrastlı baryumlu pasaj grafileriyle değerlendirilmiş olup tamamlayıcı tetkik olarak toraks ve abdomen BT çekilmiştir.
Son yıllarda manyetik rezonans (MR) görüntüleme yöntemlerinin gelişmesi ince barsakların görüntülenmesinde büyük kolaylık sağlamıştır. Bugünkü bilgiler ışığında MR enteroklizis, yeterli lümen genişliği sağlanıp uygun sekanslarla görüntüler elde edildiğinde ince barsak hastalıklarının tanısında etkin şekilde kullanılabilecek yeni bir yöntemdir16.
Sonuç olarak; bizim hastamız Çölyak Hastalığı tanısını yine hastalığının olası komplikasyonlarından olan hipotroidi ve lenfoma tanısıyla yaklaşık aynı dönemde almıştır. Hastamız, Çölyak Hastalığı bulgularının ortaya çıkış sürecini hastalığın komplikasyonlarının ortaya çıkış süreciyle içiçe yaşamıştır. Hatta deyim yerindeyse Çölyak hastadaki varlığını komplikasyonlarla ortaya koymuştur. Literatürlerde daha az sıklıkta rastlanılan bir olasılık olan bu durumu sizlerle paylaşmak ve aynı zamanda bu örnek üzerinden tanıda ilk ve temel yöntem olan konvasiyonel röntgentanının öneminin altını çizmek istedik. Bu örnekte görüldüğü üzere baryumlu pasaj tetkikleri tanı basamaklarında üst sırada yer alması gerekirken tanı basamaklarının arasına biraz geç girmiştir ancak bir tanı aracı olarak devreye girdiği andan itibaren hasta için tanı koydurucu bir tetkik olmuştur.
Kaynaklar:
Fırat Tıp Dergisi,
Pınar Özdemir AKDURa, Selda YILDIZ, Mehmet YURDAKUL, Dilek ALTINSOY, Tülay ÖLÇER
Türkiye Yüksek İhtisas Hastanesi Radyoloji Anabilim Dalı, Radyoloji, ANKARA
1) Gore RM, Mehta UK, Berlin JW, Rao V, Newmark GM. Diagnosis and staging of small bowel tumours .Cancer Imaging. 2006,29; 6:209-12
2) Gourtsoyiannis N., Grammmatikakis J., Prassopoulos P. Role of conventional radiology in the diagnosis and staging of gastrointestinal tract neoplasms. Seminars in Surgical Onkology. 2001; 20:91-108 .
3) Gourtsoyiannis Nolan D. J. Lymphoma of the Small İntestine: Radiological Appearences. Clinical Radiology. 1988; 39:639-645.
4) Howdle PD, Jalal PK, Holmes GK, Houlston RS. Primary smallbowel malignancy in the UK and its association with coeliac disease. QJM. 2003; 96:345-53.
5) Kawai T., Tada T., Yoshıfumı Y, Takashı J, Makoto I. Lymphoma arising in mucosa-associated lymphoid tissue of the duodenal bulb. J.Gastroenterol 1998; 33:97-101.
6) Iida M., Suekane H., Tada S. ve ark. Double-contrast radiographic features in primary small intestinal lymphoma of the western type: correlation with pathological findings. Clinical Radiology. 1991; 44:322-326.
7) Delfino M, Baratta L, Ferrannini M ve ark. Primary non- Hodgkins lymphoma of the intestine associated with asymtomatic celiac disease in adults. Recenti Prog Med. 1997; 88:73-5.
8) Rodrigo Luis.. Celiac disease. World J Gastroenterol. 2007; 12:6585-6593.
9) Dewar DH., Ciclitira PJ. Clinical features of diagnosis of celiac diseases. Gastroenterology. 2005; 128:19-24.
10) Wofgang H., Wolfgang F.C. Celiac disease Orhanet J Rare. 2006; 1:3.
11) Catassi C, Bearzi I, Holmes GKAssociation of celiac disease and intestinal lymphomas and other cancers. Gastroenterology. 2005; 128:79-86.
12) Leffler D, Saha S, Farrell RJ. Celiac disease. Am J Manag Care. 2003; 9:825-31.
13) Goddard CJ, Gilette HR. Complications of celiac disease:are all patients at risk?. Postgrad Med J. 2006; 82:705-12.14) Beretta L, Boneschi M, Bardella MT, Morganti D, Erba M. Problems of differintial diagnosis of lymphoma and celiac diseases (a case report). Minerva Chir 1997; 52:979-82.
15) Şilit E, Mutlu H., Başekim C, Kızılkaya E. Manyetik rezonanas enteroklizis. Diagnostic and Interventional Radiology. 2002; 8:502-505.
16) Tuncel Ercan . Klinik Radyoloji. 2. baskı, Bursa: Nobel & Güneş Kitabevleri, 2002: 253-284.

Hiç yorum yok:
Yorum Gönder